最近,国家医保局公布了关于2024年居民医保的最新缴费额度,相较2023年,财政补助上调了30元,个人缴费提高了20元,分别达到了670元与400元。
毫不意外的,就和之前每年公布这方面的数字一样,网络上有很多不满的声音,普遍认为医保年年涨,老百姓的负担越来越重,也有人指出了现在医保的不足不便,当然,还有些颇为情绪化的批评。

我国的社会保障体系概念在建国之初就提出,随着时代的发展,逐渐有更高的覆盖率和待遇,但是同时,也遇到了全新的挑战。
以我们讨论的医保作为例子,当时的医学家肯定没有预料到如今的人均寿命,虽然人均寿命的提高确实是社会进步的表现,但同时也是如今各种疾病负担的主要来源。癌症和心脑血管疾病是当下人类主要的疾病负担,如果放在一百多年前,它们都不是主要的负担,而过去一百多年,癌症和心脑血管疾病的发病率突飞猛进,理由或许有很多,包括饮食、生活节律、环境污染等等。但是最根本的原因还在于人类寿命的提高,纵观人均癌症发病率最高的国家,几乎都是长寿的富国。
人体某种角度很像是一台复杂的机器,当机器的寿命到达末端的时候,故障率相对于前期,会有指数级的提高。人体的疾病也是如此,到人类寿命末期的时候,各种疾病的发病率就会提高,这会带来几个问题:
一是人均寿命提高带来的老龄化,必然会带来医疗成本的大幅度提升;二是人在年轻的时候,对于年老之后要面对的健康问题,缺乏系统性认识,对于各种医疗保障,并没有那么积极。而这一百多年以来,人类的医学虽然有了翻天覆地的进步,但是对于衰老过程的认识依然十分有限,可预见未来的技术并不能改变这个趋势,老龄化带来的医疗负担依然会上升。
考虑到我国的老龄化趋势,在可见的将来,医保系统必然会遇到更大的压力,这是个不可否认的事实。同时,我国许多欠发达地区的医疗保障水平,依然有极大的提高空间,而医护人员的待遇,也需要进行优化。面对这样的情况,开源节流是必须的。考虑到医疗费用调整的时候,往往会有很大的意见,那我们就先谈谈节流的问题。
针对国内医疗费用的节流,政策有很多,不过主要的就是三个:一是集中带量采购带来的药品与器材降价,二是以DRGs为代表的全新结算制度,三是说了很久的分级诊疗制度。这三个政策确实提高了医保资金的使用效率,但带来的争议也不少。
集中带量采购的原理其实倒也不复杂,甚至不是我国原创,无非是和药企进行博弈,以降价来换取市场。确实,很多药品与耗材的价格经过集采后明显降低了,这不单是简单的招标,更是在医药与耗材领域,我国企业国产化水平明显提高的情况下,我们有了可以和外企谈判的资格。同时,也可以减少医生不合理用药与利益输送的问题。
但经过这几年的实践,不足之处也是很明显的,一部分国产化的药物与耗材,只是到了可用的程度,距离国际顶尖药企的好用,依然有着很多的距离,部分患者与医生对此也有一定的看法;而针对罕见病的药物,集采的逻辑行不通,毕竟这类药适用的范围就很有限。
此外,国内药企想要有更多的创新药物,是需要一定的利润作为支撑的,集采虽然降低了一些成本,但也不可能压的太低。实际上我们可以看到,一些原创性比较强的药物,就算进了集采,价格倒也不会压得那么夸张,即便如此,国内部分药企的压力也是很大的。考虑到这样的情况,我们不难做出推测,虽然集采工作依然在继续,但是能节省的资金终究是有限的。
另一个则是以DRGs为代表的,按病种进行结算的结算体系。这套东西其实也不是我国原创的,欧美玩这一套已经有几十年的历史了。这套系统是打算通过对疾病的分类结算,不再按照具体的花费进行结算,用来控制成本,提高医疗效益,避免过度诊疗,保护患者的合法权利。这也算是国际上很多年的经验,确实有助于减少部分过度诊疗。
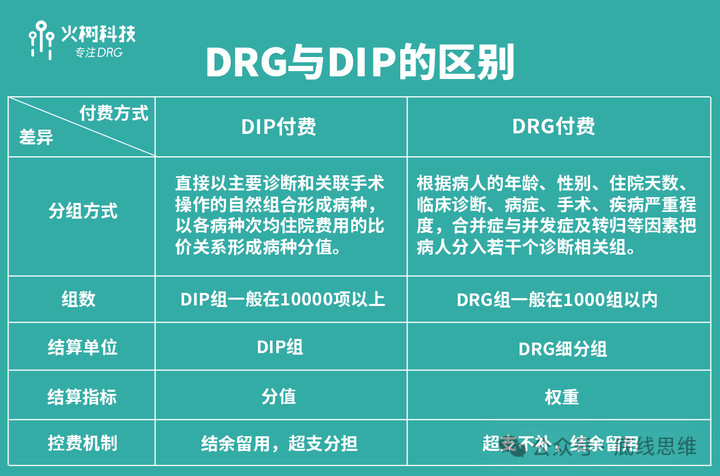
只是目前来看,实践上依然面对很多问题。从患者的角度来看,这类分组方法是否能真的覆盖需要,是一个个体差异很明显的问题,一部分患者面对这套全新的结算制度,体验并不会很愉快。而对医生来说,这套分组方法使得他们在诊疗之中,需要考虑更多医疗之外的东西,虽然出发点是好的,但终究很麻烦。
为此,一部分大型医院设置了专门的部门来处理这方面的结算与管理问题,这倒也算是和国际接轨了,只是中小乃至基层医疗机构,就不可能有这样的条件,最终会增加医生的负担。再考虑到国际上的经验,我们也不难得出结论,以DRGs为代表的分组结算制度,确实可以优化资金的使用,但是它能起到的效果,也是有限的,并不能解决所有的挑战。
最后一个是说了几十年的分级诊疗制度,这个倒是最好理解的,很多疾病没有必要去大医院看,去基层医院就诊就可以解决问题,理论上是节省医疗资源的好办法,只是许多人对于基层医疗机构的信任实在是不足,而过去几十年发展留下的习惯,也使得许多人形成了“有病一定要去大医院看”的习惯。
而基层医疗机构往往资金有限,在待遇有限、设备有限的情况下,很难留住优秀的医护人员。虽然在过去一段时间,国内在基层医疗上面投入巨大,但是想要改变这一趋势,依然需要更多的努力,而且许多地方财政薄弱的地区,在这方面能做的工作,终究是有限的。
此外,还有很多“节流”的努力,比如说对骗取医保的行为加大打击,把一大批辅助用药移除医保范围。应该说,我国卫生系统在这方面做出了很大的努力,也确实有了很多成果,未来也依然有很大的改善空间。只是这并不是万能的,面对我国人民群众的需求,只靠节流是不足的。而改变以药养医的局面之后,我国的医护人员待遇显然也需要更多的提高,这都是需要资金支持的。
从这样的角度出发,我们就不难发现,在医保问题上,节流并不能解决所有的问题,还是需要开源,增加医保账户的收入。因为医保账户的特点,所以资本运作是不太现实的,自然,上调医保缴费额度也是必然。
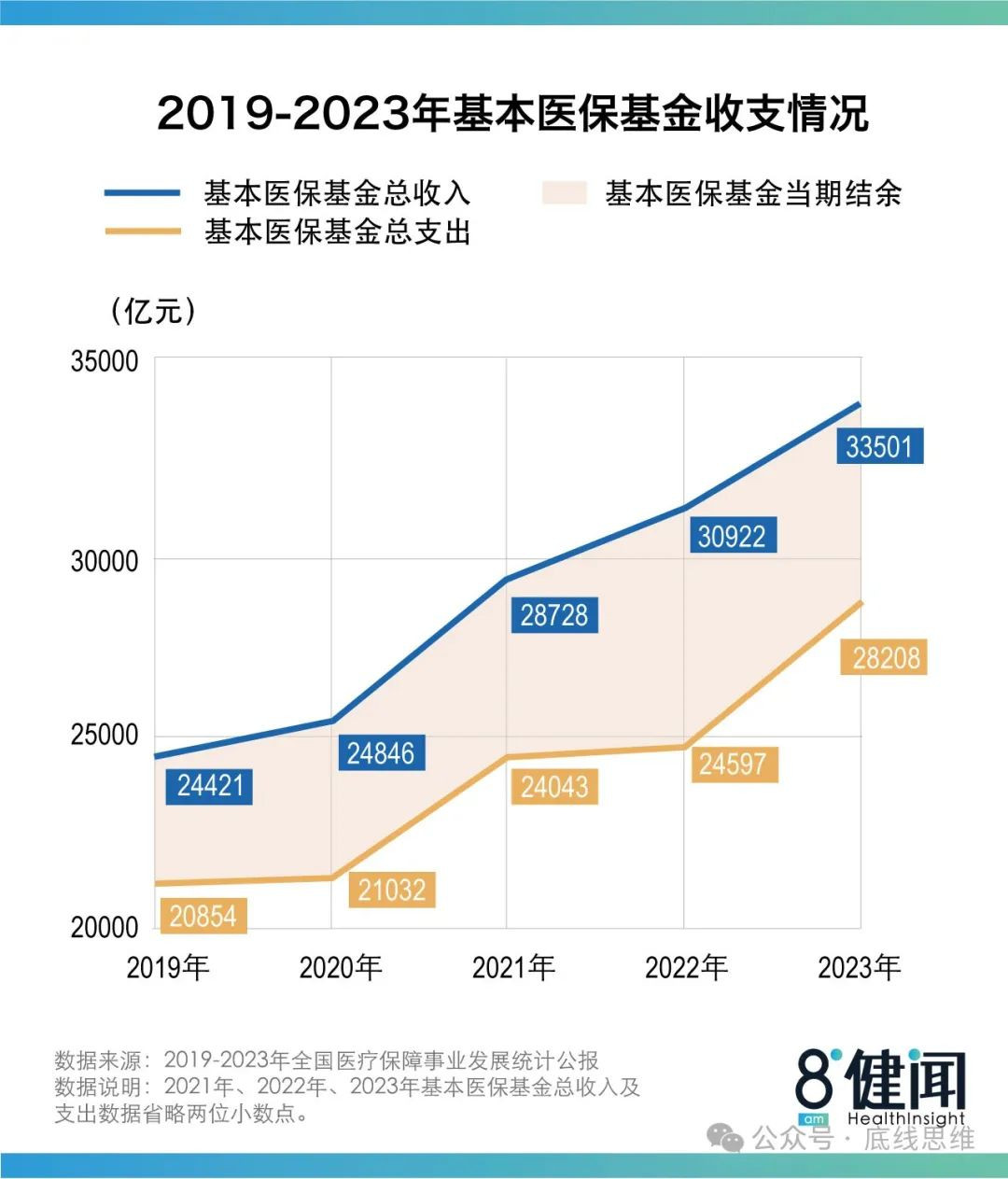
在国家医保局的官方网站上面,我们可以看到,我国的医保账户是结余的,但是这更多的来自于财政补贴,如果只靠个人缴纳的部分,是远远不足以支撑起医保体系的,每年财政的支持力度都在提高,数万亿元的结余虽然看起来不少,但是面对未来的挑战,是否充足依然难说。如果纵观全球,我国的医保体系绝对算不上昂贵,每次价格的上涨额度也并不算高,但是部分人对此的不满也是真实存在的,对此我们要思考的,恐怕是医疗之外的部分。
对部分农村人来说,每年医保的几百块钱并不是个很小的数字,而同时,他们对医保带来的收益,体会的并没有那么直接,对健康的观念往往也比较保守。为此我国确实做出了很多努力,来提高农村医保的获得感。但是之所以部分人对此感觉不强,这恐怕并不是医保本身的问题,而是我国以医疗为代表的社会保障体系,虽然做出了耀眼的成绩,但是依然存在极强的城乡差异与地域差异。这种情况下,我们不能指望每个人都愿意为了自己不能完全享受到的东西来付钱。
而对于在互联网上发声最大的一部分人来说,他们则是社会差异的另一个方向。对于他们来说,价格反而是其次的因素,一部分城市居民的不满来自于医保的服务不周到,不能匹配他们中产阶级的身份;另一部分年轻人的想法则是觉得,自己老了到时候就一了百了,不需要什么医疗保险,所以为什么要缴这个钱,难道是给自己的长辈来用吗?
追求更好的医疗服务倒也是很合理的,但我国的全民医保说到底是一个兜底与覆盖的政策,在服务上面不可能考虑太多。真要论医疗效率,有两个很高的例子,一个是古巴,在面对全面制裁的情况下,做到了世界第一流的人均寿命,关键就在于基本医疗的覆盖,尽管因为制裁的关系,古巴医生再努力也不可能有美国那么多新药可用,但是依然有美国人去古巴看病;另一个是英国的NHS,虽然关于这套系统的各种笑话数不胜数,但它确实是分级诊疗的优秀实践者。但毫无疑问,无论这两种模式的哪一种,都不能满足某些人对于医疗服务的需求。
如果纵观国际经验,良好的医疗加上优秀的服务,价格绝对不是一个小数字,大多数发达国家的中产阶级都是难以享受的,绝不是某些人想象之中,买一个什么商业医疗保险就可以解决的。虽然笔者并不反对这类商业模式,但还是建议不要把这些想的太好了。实际上我国因为特殊的国情,诸如CT这样的检查使用率已经远高于西方国家,只是经常被忽视。
而另外一种说法,则是有一些叛逆,觉得自己老了能直面死亡,无所畏惧,不需要现在搞这些有的没的。年轻时候的无所畏惧是因为不怎么生病,年老之后对死亡与孤独的恐惧,也是生理本能的一部分,能对抗这种机制的人并不多见。从整体角度来说,参与医保虽然不能解决所有的医疗问题,但总归是一个保底。只不过年轻人这样的叛逆,无疑也是社会发展之中产生的种种矛盾之一,代际差异也是我国社会差异的关键一环,并不能单纯的指责年轻人不顾大局,不去思考背后的问题。
眼下大家对医保的不满,根源都来自于当下社会的矛盾。考虑到医保的现状,虽然财政支持占了主要部分,但是如果缺乏了个人参与,那么医保资金的压力会相当巨大。而纯资本逻辑的社会保障体系,又并不适合我国。所以如何在社会格差的情况下,让医保能方便覆盖更多人,显然是个不小的问题。
应该说,为了解决社会差异带来的医保问题,政府做了很多努力,比如说让更多的药物与医疗服务进入医保目录之中,比如说推进异地医保支付,保证打工人的便利,比如说推进医保覆盖乡村医务室,还有推进家庭账户共济。但正如人类社会保障的发展与人类社会的变迁息息相关,医保当下面对的挑战,绝非是简单的医学问题,而是社会发展之中的矛盾,这需要我们进行更多的思考,在当下这个复杂的时代,我们该何去何从。